対象疾患と治療
脳血管障害
脳の血管に何らかの異常をきたしたことによって起こる疾患を総称して「脳血管障害」といいます。
その中で突然発症するものを脳卒中といい、その中には、くも膜下出血、脳出血、脳梗塞があります。
ここでは、脳血管障害の疾患を紹介し、現在どのような考え方で治療が行われているかを説明いたします。
脳血管障害に対する直達外科手術は日本脳卒中の外科学会の技術指導医(上出智也)が担当します。従来からの開頭手術に加え血管内手術(カテーテル治療)を広く取り入れています。私たちの施設には1名の神経血管内治療指導医(見崎孝一)と2名の専門医が常駐しており24時間体制で血管内手術を行っています。また当施設では高難易度症例に対して直達外科手術と血管内手術を同時に行う高度な治療(ハイブリッド治療)も数多く行っています。石川県内および北陸圏内の施設への出張治療による支援にも積極的に取り組んでいます。
脳動脈瘤
くも膜下出血は人口10万人あたり毎年20-25人程度が発症し、そのうちの30-40%が死亡する疾患で、くも膜下出血の原因の大部分は脳動脈瘤の破裂によるものです。
破裂した脳動脈瘤が確認された場合には、再出血を防ぐ手術が行われます。
手術には主に2つの方法があります。1つは開頭クリッピング術、もう1つは瘤内塞栓術(血管内治療)です。
また最近は脳ドックが普及し、破裂する前の動脈瘤、いわゆる未破裂脳動脈瘤が以前よりも多く見つかるようになりました。
未破裂脳動脈瘤についは、まず治療を行うか否かを慎重に判断する必要がありますが、基本的には破裂瘤と同様に、開頭クリッピング術もしくは血管内治療のいずれかで治療が行われます。
① 開頭クリッピング術
開頭クリッピング術は1930年代に初めて行われ、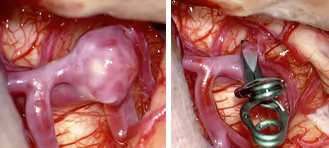 1970年代の手術顕微鏡の導入とともに広く普及し、現在でも標準的治療として行われています。開頭手術により脳動脈瘤及びその周辺構造を直接確認し、動脈瘤の根本(ネック)をチタン製のクリップで挟み、動脈瘤への血流を完全に遮断することで、破裂を予防する手術です。
1970年代の手術顕微鏡の導入とともに広く普及し、現在でも標準的治療として行われています。開頭手術により脳動脈瘤及びその周辺構造を直接確認し、動脈瘤の根本(ネック)をチタン製のクリップで挟み、動脈瘤への血流を完全に遮断することで、破裂を予防する手術です。
クリッピング術の最大の長所は、クリップされた動脈瘤の再発は非常に少ないという点です。
② 瘤内塞栓術(血管内手術、カテーテル治療)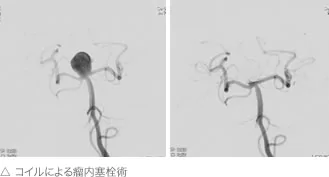
瘤内塞栓術とは、開頭をすることなく動脈瘤を治療する方法です。いわゆる血管内手術といわれるもので、1mm以下のマイクロカテーテルを脳動脈瘤まで進め、そのカテーテルを通してプラチナ製のコイルを瘤内につめることによって破裂を防ぎます。
多くの動脈瘤は、通常のクリッピング術および瘤内塞栓術にて治療可能ですが、巨大脳動脈瘤、解離性動脈瘤、頚部の広い動脈瘤などは、特別な治療が必要な場合があります。頚部が広い(wide neck)場合、瘤内塞栓術ではコイルが瘤内にうまく収まらず、母動脈側に逸脱してしまう事があります。逸脱が高度になると血栓を生じたり、ときに母動脈が閉塞することがあり、重篤な合併症につながります。このようなwide neck瘤に対して、開頭クリッピング術で治療ができれば、その方が安全な場合が多くあります。しかし高齢であったり場所的に開頭術では難しい場合には、やはり血管内手術が行われます。 その際にはバルーンカテーテルでコイルを押さえながら塞栓術を行う場合や、ステントというコイルが逸脱しないように、頚部に網状の筒をおいてコイルを置く場合があります。脳動脈瘤の一部ではパイプラインと呼ばれる特殊なステント(フローダイバーター)を使用する新しい治療も導入しています。
初めて血管内治療が行われたのは1990年代初頭で日本では1997年に認可されました。金沢大学脳神経外科では1997年から血管内手術が行われており、600件を越える動脈瘤への血管内治療の経験を基にして高水準の治療を提供しています。この治療の最大の長所は、侵襲が少ない、つまり身体の負担が少ないことですが、後日再発のため再治療が必要になることがあります。
脳動脈瘤クリッピング術と瘤内塞栓術の2つの治療方法は、どちらが優れている、というものではありません。両方の治療の特徴を理解し、正しい適応によって治療が行われれば、患者さんの予後はさらに良くなると考えられています。
③ バイパスを併用した動脈瘤治療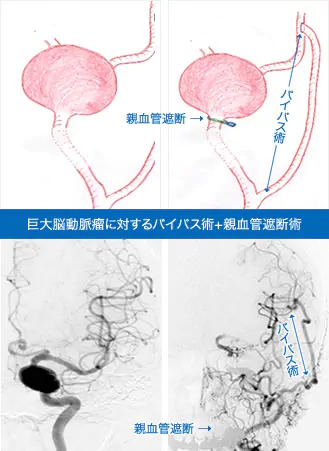
動脈瘤の中には、通常のクリッピング術や瘤内塞栓術では対応できないものがあります。
具体的には巨大脳動脈瘤や細菌性動脈瘤、一部の解離性動脈瘤などです。
それらの瘤は、母動脈ごと瘤を閉塞させる必要があります。母動脈を閉塞するということは、その末梢へ行く血流が失われることになります。
たとえば内頚動脈を閉塞しなければならない場合、同側の中大脳動脈、前大脳動脈への血流が失われる場合があります。
通常は側副血行という他から回り込む血流があるので必ずしも脳梗塞にはなりませんが、側副血行が不十分な場合は、それを補うためのバイパスを設ける必要があります。
われわれの施設では、このような症例に対しては、術前にバルーン閉塞試験を行いバイパスの必要性を詳細に検討しています。さらにはバイパスもその必要な血流に応じて低流量バイパス(浅側頭動脈を利用したバイパス)、高流量バイパス(橈骨動脈や大伏在静脈を利用したバイパス)がありますが、当施設ではいずれのバイパスも施行することができます。
虚血性脳血管障害(一過性脳虚血発作、脳梗塞)
① 急性期脳梗塞の治療
脳梗塞とは脳血管に血栓がつまることにより、脳が障害される病気です。
重症の場合には寝たきりや植物状態、さらには命を落とす場合もあります。
脳の太い血管(脳主幹動脈)がつまった患者さんには、発症してから4時間30分以内であればアルテプラーゼ (tPA)という血栓を溶かす薬の静脈注射を行います。
しかしこの薬でも血栓が溶けない場合や投与できない適用外の場合は、血管内治療を行っています。
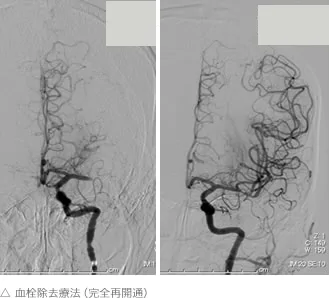
足の付け根の大腿動脈よりカテーテルを挿入し閉塞血管まで進め、そこで血栓を回収したり(機械的再開通療法)、溶かす薬を流したり(局所線溶療法)して再開通を目指します。
この治療は時間との勝負ですが超急性期に実施することで、命を救ったり後遺症を軽くすることが可能になってきました。
石川県加賀地区では、脳卒中地域連携推進協議会に参加している急性期病院間で、iPhoneを使った画像転送システムを運用しており、各病院に脳主幹動脈閉塞症の患者が搬送された場合、金沢大学脳神経外科がその画像を受け取り、急性期再開通治療の適応がある場合には、血管内治療チームが初療病院に出向いて、その病院の担当医とともに再開通治療に取り組んでいます。これまでに160例以上の出張治療による血栓回収術を行っており、80%以上で再開通(TICI 2B以上)を得た実績があります。
② 慢性期脳梗塞の治療
梗塞に陥ってしまった脳は原則的には再生しません。したがって脳梗塞そのものを治すことはできません。慢性期脳梗塞の治療というのは、再発予防が目的になります。主な治療は、内頚動脈狭窄に対しては内膜剥離術(carotid endarterectomy: CEA)およびステント留置術(carotid artery stenting: CAS)があり、また慢性的に脳血流が低下している場合には、外頚動脈-内頚動脈吻合術(EC-IC bypass)が行われます。
③ もやもや病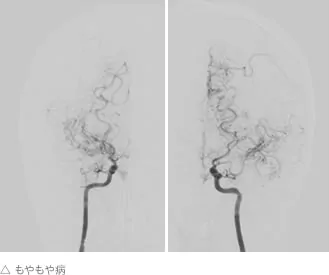
もやもや病とは脳血管が徐々に細くなったり、つまったりする病気です。
別名、ウィリス動脈綸閉塞症ともいわれます。
もやもやという名前は、血流不足を補うために本来細い動脈が太くなり、脳血管撮影を行うとたばこの煙がもやもやと立ち上る様子に似ていることからきています。日本人を含む東アジアの民族に多いと言われています。
幼少時に発症する場合は、血流不測による脳虚血発作もしくは脳梗塞で発症することが多く、成人の場合はそれに加えて脳出血で発症する場合もあります。 治療はバイパス手術が行われます。
皮膚の血管を脳表面の血管につなぐ方法が主体ですが、脳を包んでいる硬膜や、一部の筋肉などを脳表面において、徐々に小さな血管のつながりが形成されるのを待つ場合もあります。
④ 脳動静脈奇形
脳動静脈奇形(脳AVM)とは、脳の動脈と静脈が毛細血管を介さずに直接つながってしまっている疾患です。出血やけいれん発作をきたして診断される場合と、MRI検査などで偶然発見される場合があります。
出血をおこしたAVMの再出血率は5-6%と言われており、治療が行われます。
治療方法は1)外科的切除術 2)放射線治療(ガンマナイフ、サイバーナイフなど)の2つがあります。
そのほかに血管内手術もありますが、血管内手術のみでAVMを完全に治癒させることは難しく、外科的切除術、放射線治療の前治療として行われる場合が多いです。外科的切除術の長所は、AVMが完全に摘出されてしまえば、その時点から出血の危険性が0になることです。
しかしAVM自体は脳内に存在するため、周囲の脳をまったくいためることなしに摘出することは不可能です。このため脳の重要な部分に接している場合には術後の合併症をきたす可能性が高くなり、場所によっては手術が不可能となる場合もあります。一方、ガンマナイフに代表される定位放射線治療は、3cm以下の病変であれば高い確率でAVMは消失します。しかしながら治療を行ってから消失するまでに3年程度の時間が必要であり、その間出血の危険性はあまり減少しないといわれています。
⑤ 硬膜動静脈瘻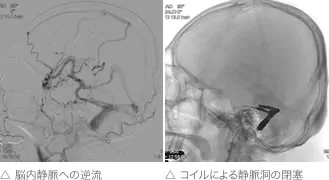
脳を覆う硬膜上で、動脈と静脈が直接つながることによっておこる疾患です。静脈に直接血液が流れ込んでも少量であれば、そのまま心臓に戻るだけであり、あまり大きな問題にはなりません。
しかし流れ込む血液量が増えると、静脈を逆流するようになります。海綿静脈洞という眼球の後ろの静脈洞でこの疾患が発生すると、癌静脈を血液が逆流し、眼球突出や充血をきたします。さらに進行すると視力障害を起こす場合もあります。
また横静脈洞、S状静脈洞という耳の後ろの静脈洞で発生すると、はじめは心臓の拍動と一致した耳鳴りが聞こえます。血流が増えると、静脈の逆流がおこります。本来、脳から心臓へ戻るはずの静脈を、逆方向に血液が流れるようになると、脳の静脈灌流障害が起こり、ひどい場合は脳梗塞や脳出血をおこします。
つまり静脈内を逆流するほど流れ込みがひどくなってきたときには治療をしたほうがよいと考えられます。治療は血管内治療で、動脈と静脈のつながりをふさぐ治療が行われますが、病期の程度によっては、AVMのところでご紹介した放射線治療や、外科的手術が行われることもあります。